Pediatrie. part 2 second choice

Pediatric Medicine Quiz: Assess Your Knowledge
Test your understanding of pediatric medicine with our comprehensive quiz designed for healthcare professionals and students alike. This quiz covers a range of topics including fetal distress, dehydration in infants, and febrile convulsions.
- 170 carefully crafted questions
- Multiple choice format for easy answering
- Focus on real clinical scenarios
1- Donner la définition de la souffrance fœtale aigue
E. Diminution de l’oxygène à la naissance
A. Diminution de co2 à la naissance
B. Diminution de gaz à la naissance
C. Diminution de l’azote à la naissance
D. Diminution de température à la naissance
2- La circonstance de survenue de SFA
B. Chez la mère de HTA
A. Chez la mère de SN
C. Chez la mère obèse
D. Chez la mère amaigrissement
E. Chez la mère de cortisisme
3- Conséquence de SFA au niveau du poumon :
B. Persistance de circulation néonatale
A. Persistance système double néonatale
C. Persistance des cellules néonatale
D. Acidose fœtale
E. Maladie de membrane hyaline
4- En cas de SFA et en présence de singe d’alarme, quelle est le petit moyen pour pratiquer ?
A. La surveillance et oxygénation fœtale
B. Intubation
C. Césarien
D. Forceps
E. Injection continue de l’ocytocine
5- Le bébé né avec cyanose buccal, dyspnée, sans réactivation, et bradycardie, donner le score d’Apgar :
D. 5
A. 2
B. 3
C. 4
E. 6
6- Tachycardie foetale
E. > 180/mn
A. > 90/mn
B. > 100/mn
C. > 120/mn
D. > 160/mn
7- Bradycardie foetale
B. <100/mn
A. < 90/mn
C. <120/mn
D. <140/mn
E. <160/mn
8- Stade 3 de SFA
C. Coma
A. Hyperexcitabilité sans convulsion
B. Convulsion et myosis
D. Bradycardie
E. Acceleration du transit
Un garçon d’ un mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal.1. A son âge, devant des vomissements d’apparition récente, quelle est la première hypothèse diagnostique ?
A. Intolérance au lait de vache
B. Invagination intestinale aigue
C. Sténose hypertrophique du pylore
D. Occlusion intestinale
E. Maladie de hirschprung
Un garçon d’ un mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal.2. Quel élément ci-dessous pouvant vous aider dans votre diagnostic ?
A. Le facteur de risque hériditaire
B. Le facteur de risque alimentaire
C. Le facteur de risque psychogène
D. Le sevrage alimentaire
E. Le mode de vie familiale
Un garçon d’ un mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est norma 3. Concernant de la maladie, anatomiquement elle se traduit par
A. Une béance du cardia
B. Une sténose de l’oesophage
C. Une sténose du canal pylorique
D. une sténose d’un segment grêle
E. Une dilatation du côlon
Un garçon d’ un mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est norma 4. Précisez vous le caractère de vomissement qui est en faveur la maladie ?
A. Vomissement bilieux
B. Vomissement du lait caillé
C. Vomissement du sang rouge
D. Vomissement du sang noir
E. Vomissement fécalloïde
Un garçon d’ un mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est norma 5. Dans cette maladie, le vomissement s’accompagne souvent:
A. Une anorexie
B. Un gain de poids
C. Une fièvre à 40˚C
D. Une apyrexie
E. Une diarrhée aigüe
Un garçon d’ un mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est norma 6. Que cherchez-vous à l’examen de l’abdomen chez votre patient ?
A. Un boudin d’invagination
B. Une contracture abdominale
C. Une défense abdominale
D. Une hernie étranglée
E. Une olive pylorique palpable
Un garçon d’ un mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est norma 7. Vous proposez le premier examen paraclinique de choix pour confirmer le diagnostic, indiquez-le ?
A. coloscopie
B. ASP
C. échographie abdominale
D. TOGD
E. IRM abdominale
Un garçon d’ un mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est norma 8. Quel argument y vous cherchez à l’échographie ?
A. Boudin d’invagination
B. Hypertrophie du muscle pylorique
C. épenchement intrapéritonéal
D. Atrophie de l’intestin grêle
E. Dilatation segmentaire du côlon
Un garçon d’ un mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est norma 9. Quel stigmate biologique pouvez vous retrouver ?
A. Acidose métabolique
B. Acidose hypochlorémique
C. Alcalose hypochlorémique
D. Alcalose hyperchlorémique
E. Acidose hyperchlorémique
Un garçon d’ un mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est norma 10. Votre diagnostic se confirme, quelle est votre prise en charge ?
A. Une courte réanimation biologique
B. Une antiémétique à long terme
C. Une extrêmement d’urgence chirurgicale
D. Une pylorotomie extramuqueuse
E. Une simple surveillance clinique
1. La crise fébrile est dîte simple si elle survient:
A. Chez l’enfant entre l’âge de 5 mois à 1 ans
B. Chez l’enfant entre l’âge de 5 mois à 3 ans
C. Chez l’enfant entre l’âge de 5 mois à 5 ans
D. Chez l’enfant entre l’âge de 1 ans à 5 ans
E. Chez l’enfant entre l’âge de 5 ans à 15 ans
2. Dans la crise fébrile simple, la durée de la crise est:
1-5 mn
5-10 mn
10-15 mn
15-30 mn
. > 30mn
3. Devant une crise fébrile simple, côchez la bonne réponse:
A. l’hôspitalisation est systématique
B. l’hôspitalisation est non systématique
C. l’hôspitalisation est faite chez l’enfant > 1 ans
D. l’hôspitalisation est faite chez l’enfant > 18 mois
E. l’hôspitalisation est faite chez l’enfant de 1ans à 18 mois
4. La crise fébrile simple, quelle est la recommendation nécessaire de la ponction lombaire ( PL ) ?
A. la PL est systématique
B. la PL est non systématique
C. la PL est indiquée chez l’enfant > 1 ans
D. la PL est indiquée chez l’enfant > 18 mois
E. la PL est indiquée chez l’enfant > 3 ans
5. La crise fébrile simple, indiquez la bonne réponse?
A. l’antécédent de traumatisme crânien récent est à noter
B. l’antécédent d’une malformation cérébrale connue
C. l’antécédent d’un développement psychomoteur anormal
D. l’antécédent d’une souffrance foetale aigue à la naissance
E. l’antécédent d’une convulsion fébrile dans la famille
6. Quelle est la principale étiologie de la convulsion febrile simle ?
A. La méningite
B. La méningoencéphalite
C. l’abcès cerebral
D. La tumeur cérébrale
E. La pharyngite
7. Lors de convulsion, le traitement de la crise comporte:
A. Valium 0,1 mg/kg en IR
B. Valium 0,5 mg/kg en IR
C. Valium 5 mg/kg en IR
D. Valium 5 mg/kg en PO
E. Valium 5 mg/kg en IV
8. Le traitement aitirypétique en même temps consiste:
A. Paracétamol 15 mg/kg/6H en IR
B. Paracétamol 30 mg/kg/6H en IR
C. Paracétamol 60 mg/kg/6H en IR
D. Ibuprofène 15 mg/kg/6h en PO
E. Aspirin 15 mg/kg/6H en PO
9. La convulsion fébrile simple, l’une des complications ci-dessous est noté, laquelle?
A. evolution épileptogène > 5%
B. evolution épileptogène < 5%
C. mortalité est de 10-20%
D. mortalité est > 20%
E. état de mal convulsif
10. Quelle information donnez-vous aux parents en cas de convulsion fébrile simple?
A. Le risque important de décès
B. Le risque important de coma
C. Le risque de séquelle neurologique
D. Le prognostic est mauvais
E. La bénignité de prognostic
1. Quelle est la définition d’une occlusion intestinale aigüe chez l’enfant ?
A. l’inflammation du péritoine
B. l’inflammation aigüe de l’appendice
C. l’interruption du transit intestinale aigüe
D. l’interruption du passage de l’oesophage
E. l’interruption d’élimination urinaire
2. Sur le plan physiopathologique, il y a 2 types de l’occlusion inestinale. Indiquez la réponse juste?
A. Occlusion mécanique et organique
B. Occlusion mécanique et fonctionnelle
C. Occlusion fonctionnelle et paralytique
D. Obstacle luminale et pariétale
E. Obstacle extraluminale et pariétale
3. Occlusion intestinale chez l’enfant, quell est votre bilan d’imagerie ?
A. coloscopie
B. sonographie
C. TDM abdominale
D. IRM abdominale
E. ASP
4. Quelle image radiologique est caractéristique d’une occlusion du colon ?
A. Niveau hydroaérique gastrique
B. Niveau hydroaérique plus large que haute
C. Niveau hydroaérique plus haute que large
D. présence de l’ image double bulle d’air
E. Croissance d’air sous diaphragmatique
5. Occlusion inestinale aigüe peut être dûe à une :
A. Fracture du bassin
B. hyperthyroidie
C. hypoglycémie
D. hypocalcémie
E. convulsion
6. Dans une occlusion intestinale du grêle, choisissez la réponse juste ?
A. Le vomissement est précoce
B. Le vomissement est tardif
C. l’absence de vomissement
D. l’arrêt de matière et gaz est précoce
E. La présence de matière et gaz
7. Quelle est la cause de l’occlusion intestinale aigüe d’origine organique ?
A. Appendicite aigüe
B. péritonite aigüe
C. diarrhée aigüe
D. mésentère commun
E. dysmétabolique
8. Quelle est la cause d’une occlusion intestinale aigüe d’origine fonctionnelle ?
A. hernie étranglée
B. péritonite aigüe
C. Volvulus du grêle
D. Ileus biliaire
E. Maladie de Crohn
9. Quelle est la cause d’une occlusion par strangulation ?
A. Maladie du Crohn
B. mésentère commun
C. Ileus biliaire
D. Tumeur du grêle
E. Tumeur du colon
10. Devant une occlusion inestinale aigüe, quelle est sa complication ?
A. Choc hypovolémique
B. Vomissement fécaloïde
C. Ballonnement abdominal
D. Douleur abdominale
E. arrêt de matière et gaz
1. Le virus immuno déficience humaine (VIH) est une infection causé par les:
A. Bactéries
B. Amibes
C. Parasites
D. Candidose
E. Virus
2. Quel est le moyen de la transmission de virus VIH d’ une persone à l’autre ?( une seule réponse correcte)
A. Les urines des patients
B. Les sueurs des patients
C. Le sang des patients
D. Les salives des patients
E. Les outils des patients
3. Quelle sont les modes de la transmission de virus VIH de la mère au enfant? ( une seule réponse correcte)
A. Au cours de la grossesse et l’accouchement
B. Au cours de l’ovulation et la fécondation
C. Au cours de la grossesse et la fécondation
D. Au cours de l’ovulation et l’accouchement
E. Au cours de la fécondation et l’allaitement
4. La majorité des cas de l’infection à VIH chez les enfants < 15 ans résulte d’une transmission:( une seule réponse correcte)
Mère-enfant
Sexuelle
Aiguille infectée
De l’eau
Des aliments
5. Les moyens de transmission de virus immuno déficience humaine (VIH) d’ une persone à l’autre se fait par:
A. Voie aérienne
B. Voie lymphatique
C. Voie orale
D. Voie sanguine
E. Voie urinaire
6. Sans intervention le pourcentage de la transmission de VIH mère-enfant se fait environ:( une seule réponse correcte)
A. 15% à 25%
B. 25% à 35%
C. 35% à 45%
D. 35% à 40%
E. 45% à 60%
7. La proposition lié sur la transmission de virus VIH est la quelle?
A. La toux et l’éternuement
B. La transfusion du sang infecté
C. Les bains et les piscines publiques
D. Les piqûres d’insectes
E. Les poignées de main
8. Les propositions sur les mesures sanitaires de prévention de la transmission du VIH sont vraies sauf une la quelle ?
A. Tester tout produit sanguins
B. Prendre les précautions universelles
C. Toujours rapport sexuel protégé
D. Toujours boire de l’eau potable
E. Identifier et traiter les Infection Sexuelle
9. Quelle sont les différentes circonstances le virus immuno déficience humaine (VIH) peut se transmettre de la mère à l’enfant lors de :
A. La grossesse, au cours de l’ accouchement et allaitement maternel
B. l’ examen anténatal , et au cours de l’allaitement artificielle
C. l’ examen gynécologique et au cours de prélèvement du sang
D. l’ examen du col et au cours de prélèvement des urine
E. l’ éducation post natale et au cours de soin de la plaie du périnée
10. Le facteur lié à la mère favorisant la transmission mère enfant de VIH est :
Mère très immunodéprimé
Mère très jeune
Mère très pauvre
Mère a beaucoup d’enfant
Mère vivre à la campagne
11. Le facteur lie à l’infection favorisant la transmission mère enfant de VIH est :
Infection des grand parents associés
Infection des entourages associés
Infection maternelle associé
Infection de frère et sœur associés
Infection du père associé
12. Le facteur lié à la complication favorisant la transmission mère enfant de VIH est :
Complication urinaire
Complication gynéco obstétricale
Complication neurologique
Complication pulmonaire
Complication cérébrale
13. Les facteurs liés à l’accouchement favorisants la transmission mère enfant de VIH sont vrais sauf un lequel ?
Travail prolongée (>10 h)
Grossesse gémellaire
Durée de rupture des membranes (> 4 h)
Liquide amniotique méconial
Mère multipare
14. Le facteur lié à l’accouchement favorisants la transmission de virus VIH de la mère aux enfants est le travail prolongé supérieur :
A. >12 h
>10 h
C. > 8 h
>5 h
>3 h
15. Facteur favorisant la transmission mère enfants du virus immuno déficience humaine (VIH) est
A. mère très maigre
B. mère très jeune
C. mère très faible
D. mère très immunodéprimé
E. mère cardiopathie congénitale
11. Le facteur lie à l’infection favorisant la transmission mère enfant de VIH est :
Infection des grand parents associés
Infection des entourages associés
Infection maternelle associé
Infection de frère et sœur associés
Infection du père associé
12. Le facteur lié à la complication favorisant la transmission mère enfant de VIH est :
Complication urinaire
Complication gynéco obstétricale
Complication neurologique
Complication pulmonaire
Complication cérébrale
16. La mesure sanitaire de prévention de la transmission du virus immuno déficience humaine (VIH) est toujours :
A. Rapport sexuel protégé
B. Boire de l’eau potable
C. Laver les légumes
D. Laver les mains
E. Dormir dans le moustiquaire
17. Les facteurs liés à la procédure obstétricales pendant l’accouchement favorisants la transmission mère enfant de VIH sont vrais sauf un lequel ?
A. Coupe le cordon ombilical
B. Amniotomie
C. Forceps obstétricale
D. Ventouse obstétricale
E. Episiotomie
18. Selon le source de l’Organization Mondial de la Santé (OMS 2004) la transmission mère enfant de virus VIH chez les 100 nouveaux nés avec allaitement maternel et pas d’intervention , le pourcentage des nouveaux nés non infectés est:
A. 20- 35%
B. 30-45%
C. 40- 55%
D. 50- 65%
E. 60- 75%
19. L’objectif de traitement préventif de la transmission materno-foetale est de reduire ARN HIV plasmatique:
A. Du frère
B. De la soeur
C. De la mère
D. Du père
E. Du grand père
20. Le test pour le diagnostic VIH chez les enfants âgés inférieur à18 mois est :
A. Anticorps VIH
B. Rapid test
C. Elisa
D. Western Blot
E. Test virology
21. Pour le diagnostic VIH chez les enfants âgés supérieur à 18 mois est?
A. Anticorps VIH
B. VIH PCR ADN
C. VIH PCR ARN
D. P24 Antigène
E. Test virology
22. La sensibilitée de test virologique chez nourisson d’1 mois est :
A. 35%- 50%
B. 45%- 60%
C. 55%- 70%
D. 65%- 80%
E. 75%- 90%
23. La sensibilitée de test virologique chez nourisson de 3 mois est:
A. 100%
B. 95%
C. 90%
D. 80%
E. 70%
24. Chez les enfants de la mère VIH et allaités au sein doit faire le test de depistage après combien de semaines de l’arrêt total de l’allaitement au sein?
A. 2 semaines
B. 3 semaines
C. 4 semaines
D. 5 semaines
E. 6 semaines
25. L’objectif de traitement préventif de la transmission materno-foetale est de limiter les toxicites
Des aliments utilisés
Des instruments utilisés
Des medicaments utilisés
De liquide utilisé
Du rayon X utilisé
26. A quel l’ âgé l’enfant né de mère VIH doit consulter avec le pédiatre référent ?
1 mois
2 mois
3 mois
6 mois
9 mois
27. Un enfant âgé de 8 mois né de la mère VIH, allaitement maternel. Le résultat de anticorps VIH est positif. Quel est le conseil pour faire le diagnostic de l’enfant ?
Test anticorps VIH après arrêté lait maternel 2 semaines
Test anticorps VIH après arrêté lait maternel 4 semaines
Test virologque après arrêté lait maternel 2 semaines
Test virologique après arrêté lait maternel 4 semaines
Test virologique après arrêté lait maternel 6 semaines
28. L’enfant né de la mère VIH, doit recevoir routine vaccination selon le programme national except:
Poid de naissance < 3kg
Travail prolongé > 10 heures
Rupture des membranes > 4 heures
Enfant présente des symptômes de VIH
Accouchement par césarienne
Grossesse gémellaire
-L’objectif de la vaccination est utilisé la réponse immunitaire de l'hôte pour prévenir:
A. La grossesse
B. L’insufisance cardiaque
C. Les maladies
D. La chute de tension artérielle
E. La détresse respiratoire
La vaccination collective à pour but de l’éradication :
A. De la maladie
B. De la candidose
C. De la cirrhose
D. De diabète
E. De cancer
La vaccination est pour but d’ élimination
Des maladies congénitale
Des maladies transmissible
Des maladies cancréeuses
Des maladies héréditaires
Des maladies parasitaires
Les vaccins sont les préparations antigénique qui, provoque la formation:
A. d’antigène
B. Des septicémie
C. d’anti-amibien
D. d’ anticorp
E. d’ anti-parasitaire
Combien de type des vaccines?
A. 1 type
B. 2 types
C. 3 types
D. 4 types
E. 5 types
-Quel sont les avantages de vaccin vivant atténué?
Une seule dose est suffisante
Deux doses sont suffisante
Trois doses sont suffisante
Quatre doses sont suffisante
Cinq doses sont suffisante
Quel sont les avantages de vaccin vivant atténué?
-Quel sont les avantages de vaccin vivant atténué?
A. L'immunité est un an
B. L’immunité est deux ans
C. L'immunité est trois ans
D. L'immunité est quatre ans
E. L'immunité est longue vie
-Selon le guide national de la vaccination au Cambodge en 2015, quel sont les vaccins doit etre donné au nouveau né agé de 6 semaines ?
A. BCG + Oral polio vaccine
B. Hép B + Oral polyo vaccine
C. DTP + Oral polyo vaccine
D. DTP-HépB-Hib-PCV-Oral polio
E. BCG + DTP+ Hép B
Quel est le vaccin vivant atténué d’origine bactérienne ?
A. Poliomyélite Orale
B. Rubéole
C. BCG
D. Oreillons
E. Rougeole
Au dessous sont des vaccins vivants atténués d’origine virales sauf un lequel ?
A. Poliomyélite Orale
B. Rubéole
C. Oreillons
D. Rougeole
E. BCG
Les propositions suivants sont les inconvénients de vaccin vivant atténués sauf une la quelle?
A. Ne peut être donnée aux personnes immunodéficient
B. Ne peut être administré aux femmes enceintes
C. Peut revenir à la virulence
D. Peut être contaminés par l'agent infectieux
E. Peut être donnée aux femmes 3 mois de grossesse
Quel est l’ inconvénient de vaccin vivant atténué?
A. Peut être donnée aux personnes immunodeficient
B. Peut être administré aux femmes enceintes
C. Peut revenir à la virulence
D. Ne peut être contaminés par l'agent infectieux
E. Ne peut être administré aux nouveaux nés
Les vaccins tués ou inactivés d’origine bacterienne sont les quel ?
A. Rage
B. Grippe
C. Poliomyélite injectable
D. Rubéole
E. Choléra,typhoïde
Au dessous sont des vaccins tués ou inactivés d’origine virales sauf un lequel ?
A. Rage
B. Grippe
C. Poliomyélite injectable
D. choléra,typhoid
E. Rubéole
Les avantages de vaccins tués ou inactivés?
A. Une doses sont suffisante
B. L'immunité est longue vie
C. Aucun retour à la virulence
D. Ne peut donner aux femme enceinte
E. Ne peut donner aux immunodéficient
La proposition au dessous est l’ inconvénients de vaccins tués ou inactivés lequel ?
A. Doit être administrées en une seule dose
B. Doit être administrées intra veineux
C. Doit être administrées sous cutané
D. Doit être administrées de façon répétée
E. Doit être administrées en 2 doses
- Quel est l’ immunité naturelle externe ?
A. Les neutrophiles
B. La peau
C. Les monocytes
D. Les macrophages
E. Les basophiles
Les propositions au dessous sont l’immunité naturelle interne sauf un ?
A. Les neutrophiles
B. Les monocytes
C. Les macrophages
D. Les basophiles
E. Les muqueuses
- L’immunité active consiste à amener l’organisme à développer des défenses contre :
A. Les parasites
B. Les amibes
C. Les abcès
D. Les maladies
E. Les gangrène
L’immunité active stimule le système immunitaire du corps à produire :
A. Des anticorps
B. Des antigènes
C. Des bactéries
D. Des parasites
E. Des amibes
L’immunité passive consiste à fournir une protection :
A. d’un an
B. Deux ans
C. Trois ans
D. Quatre ans
E. temporaire
- Selon le programme national de la vaccination au Cambodge en 2015, il faut vacciner le vaccin BCG et Hépatite B à quel l’âge ?
A. 1- 2 jours
B. 6 semaines
C. 10 semaines
D. 14 semaines
E. 9 mois
Selon le programme national de la vaccination au Cambodge en 2015, il faut vacciner le vaccin Rougeole /Rubella à quel l’âge ?
A. 1- 2 jours
B. 6 semaines
C. 10 semaines
D. 14 semaines
E. 9 mois
Selon le programme national de la vaccination au Cambodge en 2015, combien de fois il faut donner le vaccin DTP-HépB-Hib-PCV et Oral polio?
A. Une
B. Deux
C. Trois
D. Quatre
E. Cinq
Selon le programme national de la vaccination au Cambodge en 2015, Polio oral doit être donner à l’âge de :
A. 2nd semaine
B. 3th semaine
C. 4th semaine
D. 5th semaine
E. 6th semaine
L’invagination intestinale aigue est particulièrement fréquente chez les nourrissons classiquement entre :
A. 2 à 6 mois
B. 6 à 12 mois
C. 12 à 15 mois
D. 15 à 18 mois
E. 18 à 24 mois
La triade symptomatique d ’appel de l’invagination intestinale aigue est
A. Vomissement + refuse de tétée + selles sanglantes
B. Douleur abdominale + refuse de tétée + ballonnement abdominal
C. Douleur abdominale + vomissements+ selles sanglantes
D. Douleur abdominale + Vomissement sanglant + constipation
E. Vomissement + Ballonnement abdominal + constipation
En cas de l’invagination intestinale aigue, le retard de diagnostic et de traitement peuvent avoir des consequences graves :
A. Péritonite localisée et pneumopéritoine
B. Hémorragie digestive abondante
C. Vomissement et refus d’alimentation
D. Nécrose intestinale et perforation
E. Ballonnement abdominal important
En l’absence d’échographie , quel examen complémentaire demandez –vous pour diagnostiquer invagination intestinale aigue ?
A. TDM de l’abdomen
B. Lavement opaque
C. IRM de l’abdomen
D. Recto-coloscopie
E. Abdomen sans préparation
Dans l’invagination intestinale aigue, l’évagination manuelle (opération) doit être effectuée sans tarder en cas :
A. Vomissement répété avec déshydratation sévère
B. Présence de boudin à la palpation de l’abdomen
C. Le doigtier revient souillé de sang à la toucher rectale
D. Perforation intestinale et péritonite généralisée
E. Présence des facteurs de risque associés
Un nourrisson masculin âgé de 8 mois est hospitalisé pour la rectorragie avec crie paroxystique intense, de durée quelque minutes et disparition brutale avec intervalle libre associé avec vomissement depuis 6 heurs. A la palpation de l’abdomen, on trouve une "Tumeur" ovoïde, élastique, peu mobile à l’hypochondre droit La rectorragie est provoquée par :
A. Perforation de l’ intestin grêle
B. Entérocolite ulcéro nécrosante
C. Congestion de la muqueuse intestinale
D. Diverticulite de Meckel
E. Adénolymphites mésentériques
Un nourrisson masculin âgé de 8 mois est hospitalisé pour la rectorragie avec crie paroxystique intense, de durée quelque minutes et disparition brutale avec intervalle libre associé avec vomissement depuis 6 heurs. A la palpation de l’abdomen, on trouve une "Tumeur" ovoïde, élastique, peu mobile à l’hypochondre droit. Indiquer le diagnostic que vous posez :
A. Intoxication alimentaire
B. Entérocolite hémorragique
C. Adénolymphite mésentérique
D. Sténose hypertrophique du pylore
E. Invagination intestinale aigue
Un nourrisson masculin âgé de 8 mois est hospitalisé pour la rectorragie avec crie paroxystique intense, de durée quelque minutes et disparition brutale avec intervalle libre associé avec vomissement depuis 6 heurs. A la palpation de l’abdomen, on trouve une "Tumeur" ovoïde, élastique, peu mobile à l’hypochondre droit. Le maître examen complémentaire pour confirmer le diagnostic est :
A. Numération de la formule sanguine
B. La fibroscopie oesophago-gastro-duodénale
C. La radiographie de l’abdomen sans préparation
D. L’échographie de l’abdomen
E. Tomodensitométrie de l’abdomen
Un nourrisson masculin âgé de 8 mois est hospitalisé pour la rectorragie avec crie paroxystique intense, de durée quelque minutes et disparition brutale avec intervalle libre associé avec vomissement depuis 6 heurs. A la palpation de l’abdomen, on trouve une "Tumeur" ovoïde, élastique, peu mobile à l’hypochondre droit. Après la confirmation de diagnostic, indiquer votre moyen thérapeutique qui est rapide, non invasive et peu coûteux:
A. Réduction hydrostatique
B. Réduction pneumatique
C. Mise le sonde nasogastrique
D. Traitement anti-inflammatoire
E. Laparotomie avec reduction manuelle
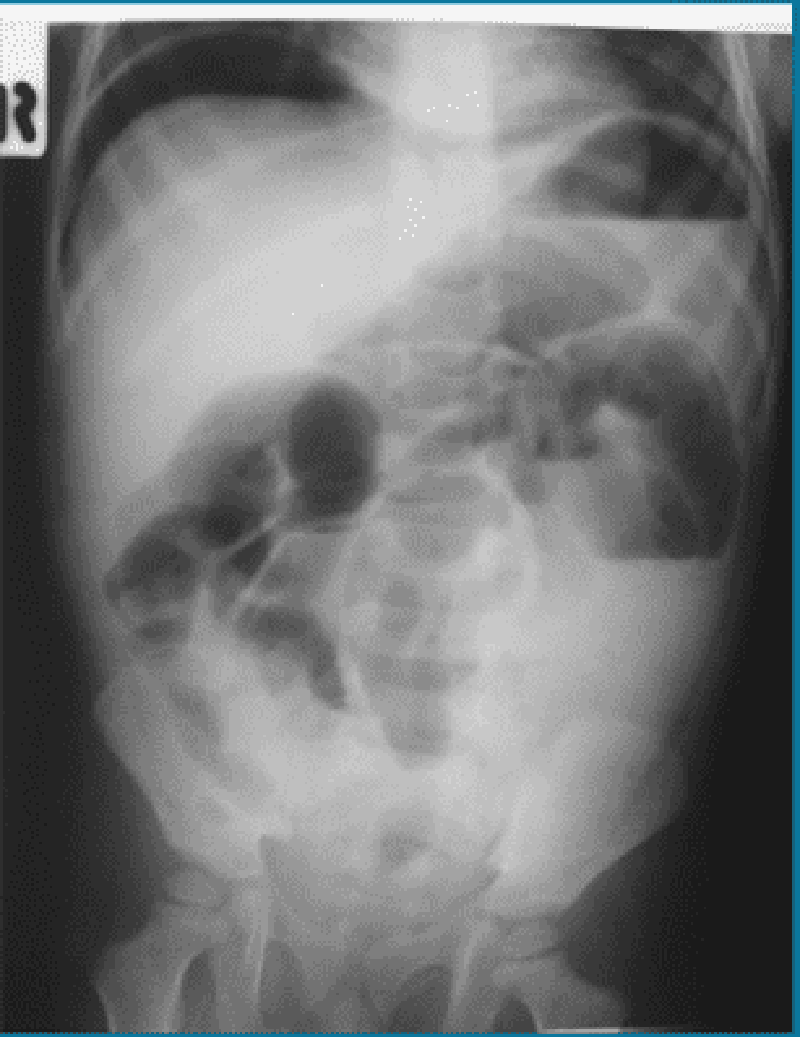
Un nourrisson masculin âgé de 8 mois est hospitalisé pour la rectorragie avec crie paroxystique intense, de durée quelque minutes et disparition brutale avec intervalle libre associé avec vomissement depuis 6 heurs. A la palpation de l’abdomen, on trouve une "Tumeur" ovoïde, élastique, peu mobile à l’hypochondre droit. Si le diagnostic est retardé et cliché de l’ASP ci-dessous
A. Iléus paralytique
B. Perforation intestinale
C. Sténose duodénale
D. Occlusion intestinale
E. Hémopéritoine
1- Hypoglycémie neonatal
A- < 0,3 g/l : > jour 3 de vie
B- < 0,3 g/l : < jour 3 de vie
C- > 0,3 g/l : > jour 3 de vie
D- > 0,3 g/l : < jour 3 de vie
0,3 g/l : jour 3 de vie
2- Nouveau-né à risque de l’hypoglycémie:
A- À terme
B- De mère épileptique
C- Macrosomie
D- Hydrocéphalie
E- Spinabifida
3- Étiologie de l’ypoglycémie:
A- À terme
B- Prématuré
C- Trisomie 21
D- Tétralogie de Fallot
E- CIA
4- Diagnostique non spécifique de l’hypoglycémie:
A- Céphalé
B- Hypersialorrhée
C- Cri forte
D- Trémulation ou convulsion
E- Hyperréactivité
5- Circonstance pour orientation de l’hypoglycémie neonatal
A- Enfant de mère de l’ HTA
B- Enfant né dans la situation obstétricale difficile (SFA)
C- Enant de mère hypercortisisme
D- Enfant de mère plus agé
E- Enfant allaitement maternelle exculsive
6- Traitement de l’hypoglycémie neonatal en presence de glycémie nulle:
A- Glucose par voie orale 10 ml
B- Glucose 50% 10 ml en IVL
C- Glucose 50% 10 ml par IR
D- Glucose 10%, 3 ml/kg en IVL
E- Têté par lait artificièlle
7- Traitement de l’hypoglycémie chez l’hyper-insulinisme:
A- Insuline s/c
B- Insuline par voie orale
C- Insuline par IV
D- Glucagon en IM
E- Glucagon par voie orale
8- Traitement de l’hypoglycémie neonatale rechute ou persiste NO answer
A- Glucose 50% par voie orale
B- Glucose 10% par voie orale
C- Hydrocortisone en PIV
D- Têté par lait maternèlle
E- Têté par lait artificièlle
1. Concernant le mécanisme physiopathologique de la fièvre, indiquez la proposition exacte sur l’effet bénéfique?
A- Inhiber la croissance bactérienne et la production de toxines ; et activer la réponse inflammatoire
B- Inhiber la croissance bactérienne et la production de toxines ; et activer la réponse immunitaire
C- Inhiber la croissance bactérienne et le métabolisme basal ; et activer la réponse inflammatoire
D- Inhiber la croissance bactérienne et la production de l’Anticorps ; et activer la réponse inflammatoire
E- Inhiber la croissance bactérienne et la production de toxines ; et activer le macrophage
2. Concernant le mécanisme physiopathologique de la fièvre, indiquez la proposition exacte sur l’effet néfaste?
A. Un dommage cérébral si T° > 39.7°C, une convulsion fébrile et une déshydratation
B. Un dommage cérébral si T° > 40.7C, une convulsion fébrile et une déshydratation
C. Un dommage cérébral si T° > 41.7°C, une convulsion fébrile et une déshydratation
D. Un dommage cérébral si T° > 40.5°C, une convulsion fébrile et une déshydratation
E. Un dommage cérébral si T° > 40.0°C, une convulsion fébrile et une déshydratation
3. A l’interrogatoire, quelle information est la plus en faveur d’une bonne tolérance de la fièvre chez l’enfant ?
A- Un faciès vultueux, une conscience normale, des cris vigoureux, des téguments érythrosiques et le temps de recoloration immédiat
B- Un faciès pâle, une conscience normale, des cris vigoureux, des téguments érythrosiques et le temps de recoloration immédiat
C- Un faciès vultueux, une somnolence, des cris vigoureux, des téguments érythrosiques et le temps de recoloration immédiat
D- Un faciès vultueux, une conscience normale, une geignard, des téguments érythrosiques et le temps de recoloration immédiat
E- Une cyanose péribuccale, une conscience normale, des cris vigoureux, des téguments érythrosiques et le temps de recoloration immédiat
4. A l’interrogatoire, quelle information est la plus en faveur d’une mauvaise tolérance de la fièvre chez l’enfant ?
A- Un faciès pâle ou grise, une somnolence, des cris plaintifs ou geignard, des marbrures ou refroidissements des extrémités et allongement de temps de recoloration plus de 3 secondes
B- Un faciès pâle ou grise, une somnolence, des cris vigoureux, des marbrures ou refroidissements des extrémités et allongement de temps de recoloration plus de 3 secondes
C- Un faciès pâle ou grise, une somnolence, des cris plaintif ou geignard, des extrémités chauds et allongement de temps de recoloration plus de 3 secondes
D- Un faciès pâle ou grise, une somnolence, des crise plaintifs ou geignard, des marbrures ou refroidissements des extrémités et de temps de recoloration immédiat
E- Un faciès pâle ou grise, une somnolence, une crise plaintifs ou geignard, des téguments érythrosiques et allongement de temps de recoloration plus de 3 secondes
5. Quelle est la complication qui menace le pronostic vital de la fièvre aigue chez l’enfant?
A- Dommage cérébral si T° > 41.7°C
B- Convulsion fébrile
C- Déshydratation
D- Inconfort variable,
E- Délire occasionnel
6. Quelle association de critères cliniques (Score de gravité clinique de Yale) définit une Infection Sévère chez l’enfant?
A. Score de Yale < 10
B. Score de Yale > 10
C. Score de Yale >16
D. Score de Yale <16
E. Score de Yale 10 - 16
7. Quel examen complémentaire spécifique recommandé pour le nourrisson < 1 mois ?
A. NFS, CRP, ECBU, hémoculture, PL, RxP
B. NFS, CRP, ECBU, hémoculture et PL si suspicion une méningite
C. NFS, CRP, ECBU, hémoculture et RxP si suspicion une pneumonie
D. NFS, CRP, ECBU, hémoculture et coproculture
E. NFS, CRP, ECBU et hémoculture
8. Quelle prescription est la plus appropriée dans le traitement de la fièvre chez l’enfant ?
A. Pour le paracétamol : 50mg/kg/jour en 4 à 6 prises, sans dépasser 80mg/kg/jour
B. Pour le paracétamol : 60mg/kg/jour en 4 à 6 prises, sans dépasser 80mg/kg/jour
C. Pour le paracétamol : 70mg/kg/jour en 4 à 6 prises, sans dépasser 80mg/kg/jour
D. Pour le paracétamol : 80mg/kg/jour en 4 à 6 prises, sans dépasser 100mg/kg/jour
E. Pour le paracétamol : 100mg/kg/jour en 4 à 6 prises, sans dépasser 100mg/kg/jour
9. Quelle prescription est la plus appropriée dans le traitement de la fièvre chez l’enfant ?
A. Pour l’Ibuprofène : 10 à 20 mg/kg/jour en 3 à 4 prises, sans dépasser 20mg/kg/jour
B. Pour l’Ibuprofène : 20 à 30 mg/kg/jour en 3 à 4 prises, sans dépasser 30mg/kg/jour
C. Pour l’Ibuprofène : 30 à 40 mg/kg/jour en 3 à 4 prises, sans dépasser 40mg/kg/jour
D. Pour l’Ibuprofène : 20 à 30 mg/kg/jour en 3 à 4 prises, sans dépasser 40mg/kg/jour
E. Pour l’Ibuprofène : 30 à 40 mg/kg/jour en 3 à 4 prises, sans dépasser 50mg/kg/jour
10. Quelle molécule est contre-indiquée chez un enfant ayant une varicelle?
A. Paracétamol
B. Aspirine
C. Ibuprofène
D. Paracétamol et Aspirine
E. Paracétamol et Ibuprofène
1. Un garçon de 5 mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal. A son âge, devant des vomissements d’apparition récente, quelle est la première hypothèse diagnostique ?
σ� Intolérance au lait de vache
σ� Invagination intestinale aigue
σ� Sténose hypertrophique du pylore
σ� Atrésie du grêle
σ� Maladie de hirschprung
2. Un garçon de 5 mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal. Quel élément ci-dessous pouvant vous aider dans votre diagnostic ?
σ� le facteur de risque hériditaire
σ� le facteur de risque alimentaire
σ� le facteur de risque psychogène
σ� le sevrage alimentaire
σ� le mode de vie familiale
3. Un garçon de 5 mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal. Concernant de la maladie, anatomiquement elle se traduit par:
σ� un bride duodénal
σ� une sténose de l’oesophage
σ� une sténose du canal pylorique
σ� une sténose d’un segment grêle
σ� une sténose du côlon
4. Un garçon de 5 mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal. Précisez vous le caractère de vomissement qui est en faveur la maladie ?
σ� vomissement bilieux
σ� vomissement du lait caillé
σ� vomissement du sang rouge
σ� vomissement du sang noir
σ� vomissement fécalloïde
5. Un garçon de 5 mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal. Dans cette maladie, le vomissement s’accompagne souvent:
σ� une anorexie
σ� un gain de poids
σ� une fièvre à 40˚C
σ� une apyrexie
σ� une diarrhée sanglante
6. Un garçon de 5 mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal. Que cherchez-vous à l’examen de l’abdomen chez votre patient ?
σ� un boudin d’invagination
σ� une hépatomégalie
σ� une splénomégalie
σ� une cicatrice abdominale
σ� une olive pylorique palpable
7. Un garçon de 5 mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal. Vous proposez le premier examen paraclinique de choix pour confirmer le diagnostic, indiquez-le ?
σ� coloscopie
σ� ASP
σ� échographie abdominale
σ� TOGD
σ� scanner abdominal
8. Un garçon de 5 mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal. Quel argument y vous cherchez à l’échographie ?
σ� boudin d’invagination
σ� hypertrophie du muscle pylorique
σ� atrophie du muscle pylorique
σ� atrophie de l’intestin grêle
σ� atrophie de l’intestin grêle
9. Un garçon de 5 mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal. Quel stigmate biologique pouvez vous retrouver ?
σ� acidose métabolique
σ� acidose hypochlorémique
σ� alcalose hypochlorémique
σ� alcalose hyperchlorémique
σ� acidose hyperchlorémique
10. Un garçon de 5 mois est ammené par sa maman aux urgences en raison de l’apparition de vomissements depuis une semaine.Il est né au terme en parfaite santé et est allaité exclusivement au sein.Sa mère vous signale qu’il a présenté des vomissements du lait caillé et ils augmentent progressivement de volum et devenant en jet. Il est apyrétique et semble affamé. Votre interrogatoire vous apprend que ces vomissements sont totalement isolés. Dans l’antécédent, le père a opéré d’une sténose hypertrophique du pylore. Le garçon a présenté des signes de déshydratation. L’examen de l’abdomen n’est pas constitutif en raison des pleurs incessants. Le reste de l’examen clinique est normal. Votre diagnostic se confirme, quelle est votre prise en charge ?
σ� une courte réanimation biologique
σ� une antiémétique à long terme
σ� une extrêmement d’urgence chirurgicale
σ� une pylorotomie extramuqueuse
σ� une simple surveillance clinique
11. La crise fébrile est dîte simple si elle survient:
σ� chez l’enfant entre l’âge de 5 mois à 1 ans
σ� chez l’enfant entre l’âge de 5 mois à 3 ans
σ� chez l’enfant entre l’âge de 5 mois à 5 ans
σ� chez l’enfant entre l’âge de 1 ans à 5 ans
σ� chez l’enfant entre l’âge de 5 ans à 15 ans
12. Dans la crise fébrile simple ( CFS ), la durée de la crise est:
σ� brève: 1-5 mn
σ� longue: 15 mn
σ� longue: 15-30 mn
σ� longue: > 30 mn
σ� longue : 1 heure
13. Devant une crise fébrile simple, côchez la bonne réponse:
σ� l’hôspitalisation est systématique
σ� l’hôspitalisation est non systématique
σ� l’hôspitalisation est faite chez l’enfant > 1 ans
σ� l’hôspitalisation est faite chez l’enfant > 18 mois
σ� l’hôspitalisation est faite chez l’enfant de 1ans à 18 mois
14. La CFS,quelle est la recommendation nécessaire de la ponction lombaire ( PL ) ?
σ� la PL est systématique
σ� la PL est non systématique
σ� la PL est indiquée chez l’enfant > 1 ans
σ� la PL est indiquée chez l’enfant > 18 mois
σ� la PL est indiquée chez l’enfant > 3 ans
15. La CFS, quelle est la bonne réponse?
σ� l’antécédent de traumatisme crânien récent est à noter
σ� l’antécédent d’une malformation cérébrale connue
σ� l’antécédent d’un développement psychomoteur anormal
σ� l’antécédent d’une souffrance foetale aigue à la naissance
σ� l’antécédent d’une convulsion fébrile dans la famille
16. Quelle est la principale étiologie de la CFS ?
σ� la méningite
σ� la méningoencéphalite
σ� l’abcès cerebral
σ� la tumeur cérébrale
σ� la pharyngite
17. Lors de convulsion, le traitement de la crise comporte:
σ� Valium 0,1 mg/kg en IR
σ� Valium 0,5 mg/kg en IR
σ� Valium 5 mg/kg en IR
σ� Valium 5 mg/kg en PO
σ� Valium 5 mg/kg en IV
18. Le traitement aitirypétique en même temps consiste:
σ� Paracétamol 15 mg/kg/6H en IR
σ� Paracétamol 30 mg/kg/6H en IR
σ� Paracétamol 60 mg/kg/6H en IR
σ� Ibuprofène 15 mg/kg/6h en PO
σ� Aspirin 15 mg/kg/6H en PO
19. La CFS, l’une des complicatios ci-dessous est noté, laquelle?
σ� evolution épileptogène > 5%
σ� evolution épileptogène < 5%
σ� mortalité est de 10-20%
σ� mortalité est > 20%
σ� état de mal convulsif
20. Quelle information donnez-vous aux parents en cas de CFS?
σ� le risque important de décès
σ� le risque important de coma
σ� le risque de séquelle neurologique
σ� le prognostic est mauvais
σ� la bénignité de prognostic
All are features of acute rheumatic fever-” except
A. Pancarditis
B. Subcutaneous nodules
C. Chorea
D. Always causes residual joint damage
E. Mitral insufficiency
Drug of choice for Rheumatic fever prophylaxis in penicillin-”allergic patient
A. Erythromycin
B. Clindamycin
C. Vancomycin
D. Gentamycin
E. Ceftriaxon
Of the following, which is not a major manifestation of Rheumatic fever?
A. Chorea
B. Subcutaneous nodules
C. Fever
D. Arthritis
E. Erythema marginatum
Acute rheumatic fever is an example of which of the following?
A. An autoimmune disease
B. Molecular mimicry with induction of the disease dependent upon an immune response to a streptococcal cell wall antigen cross reacting with a myocardial antigen.
C. Breaking of tolerance to self
D. A disease dependent upon antibody
E. All of the above
Acute Rheumatic Fever may cause which of the following disorders?
A. Chronic joint disease
B. Isolated pericarditis
C. Pulmonary valve insufficiency
D. Prolonged low-” grade fever
E. Aortic or mitral valvulitis
The bacteria responsible for rheumatic fever tend to attack the
A. Muscular walls of the heart
B. Coronary arteries
C. Pulmonary artery
D. Aortic artery
E. Heart valve
During a physical examination, your doctor tells you that you may have had rheumatic fever during childhood. Your doctor probably detected
A. An arrhythmia
B. A heart murmur
C. Evidence of heart wall damage
D. A minor weakness in the left ventricle
E. Tachycardia
Which of the following is a minor manifestation of acute rheumatic fever?
A. Arthralgia
B. Polyarthritis
C. Erythema marginatum
D. Subcutaneous nodules
E. Carditis
All of the following findings may occur in juvenile idiopathic arthritis-” Except:
A. Uveitis
B. High spiking fever
C. Erythema marginatum
D. Enlargements of the spleen
E. lymphadenopathy
Which of the following symptoms would be indicative for juvenile idiopathic arthritis?
A. A two weeks history of joint pain
B. Morning stiffness
C. Joint pain, increasing with activity
D. Monoarthritis
E. All of the above
-” All are features of juvenile idiopathic arthritis-” Except:
A. Polyarticular
B. Oligoarticular
C. Lymphadenopathy
D. Uveitis
E. It is post streptococcal infection of the throat
Of the following, which is not a Criteria of Juvenile Idiopathic Arthritis?
A. Arthritis < 6 weeks
B. Oligoarticular
C. Polyarticular
D. Uveitis
E. Enthesitis
Of the following, which is a common type of Juvenile Idiopathic Arthritis?
A. Oligiarticular
B. Polyarticular
C. Systemic
D. Enthesitis related arthritis
E. Psoriatic arthritis
What was the previous name of juvenile Idiopathic Arthris?
A. Junior idiopathic arthritis
B. Juvenile rheumatoid arthritis
C. Junior Rheumatoid arthritis
D. Rheumatic Fever
E. None of the above
-” How are the types of Juvenile Idiopathic Arthritis classified?
A. The type and number of joints involved
B. Signs and symptoms
C. The results of blood tests
D. The age of starting disease
E. All of the above
Which type is associated with swollen lymph nodes, rashes, fever, and inflammation of internal organs?
A. Systemic
B. Polyarticular
C. Oligoarticular
D. Enthesitis
E. Psoriatic arthritis
Le goitre simple se définit par :
Des modifications biologiques
Des anticorps antirécepteur de la TSH décelables
L’absence de dysthyroïdie
Une hyperplasie homogène du corps thyroid
L’absence de nodule suspect de malignité
Quelle est l’étiologie plus fréquente de l’hypothyroïdie congénitale :
Thyroïdite de Hashimoto.
L'athyréose.
Carence d’iode
Les ectopies.
Thyroïdectomie.
Les examens suivants sont necessaires dans les suivis d’un goitre sauf un, lequel?
Le dosage de calcium dans le sang, ionogramme et hémogramme.
Le dosage des hormones thyroïdiens:T3, T4, TSH.
La scintigraphie à l’iode 123, au technétium.
L´échographie du corps thyroïdien (nombre et l’aspect des nodules (solides ou liquides).
Le dogase des anticorps antithyroperoxidase et antirécepteur TSH (pour le diagnostic de thyroïdite et de maladie de Basedow).
Quels sont les signes cliniques principaux de l'hypothyroïdie congénitale ?
Hyperextension généralisée avec diarrhée,
Tremblements,
Constipation, ictère néonatal persistant, hernie ombilicale, hypotonie,
Goitre toxique,
Instabilité psychomotrice,
Le diagnostic de l’hyperthyroïdie :
Absence des signes thyréotoxicoses.
Absence des modifications biologiques.
T3 levée, T4 levée, TSH diminuée avec présence des signes thyréotoxicoses.
T3 , T4 , TSH normale.
Diminution seule de la TSH.
Quel anticorps est habituellement présent en cas de maladie de Basedow ?
Anticorps anti-récepteur de la TSH.
Anticorps antithyroperoxydase.
Anticorps antimuscle lisse.
Anticorps antithyroglobuline.
ANCA
Maladie de Basedow est :
Une pathologie infectieuse qui a des symptômes non précises.
Une thyroïdite de Hashimoto
Hyperthyroïdie auto-immune.
D’origine carence d’iode.
Liées à une atteinte hypothalamo hypophysaire
Euthyroïdie est définie par :
Absence de rechute au moins de 1 an après l’arrêt du traitement.
La repris de la thyrotoxicose clinique et biologique après l’arrêt du traitement.
La normalisation des concentrations sériques des hormones thyroïdiennes.
La rémission plus de 2,5 ans.
Hyperthyroïdie avec un goitre homogène avec ou sans signes de thyréotoxicose.
{"name":"Pediatrie. part 2 second choice", "url":"https://www.quiz-maker.com/QPREVIEW","txt":"Test your understanding of pediatric medicine with our comprehensive quiz designed for healthcare professionals and students alike. This quiz covers a range of topics including fetal distress, dehydration in infants, and febrile convulsions. 170 carefully crafted questionsMultiple choice format for easy answeringFocus on real clinical scenarios","img":"https:/images/course6.png"}
More Quizzes
Cardio péd III
25120
Pediatrie. part 2 Kimla
170850
Connect Group
6315
INVOLVE Company Day Quiz
1890
Free Navigation Rules Practice Test
201023034
Can You Master Sociology Religion Exercises? Take the!
201069598
What Do I Want in a Relationship? Discover Your Needs
201030270
What Martial Art Should I Learn? Easy to Find Out!
201029590
Airspace: Test Your Knowledge & Ace the Skies
201050350
Free: How Enzymes Affect Reactions in Living Cells
201087000
Tuberculosis Test: Master the Mantoux Skin Test
201025010
Free Sports Training Theory - 15 Questions
201030990